Кровоснабжение мозжечка осуществляется тремя парами мозжечковых артерий: верхней мозжечковой артерией (ветвь основной артерии), средней или нижней передней мозжечковой артерией (ветвь основной артерии), нижней задней мозжечковой артерией (ветвь позвоночной артерии). Верхняя мозжечковая артерия, разделяясь на ветви, снабжает верхнюю поверхность полушария мозжечка, иногда наружный отдел нижней поверхности мозжечка и верхнюю поверхность червя. От верхней мозжечковой артерии отходят ветви к варолиеву мосту и среднему мозгу. Средняя (нижняя передняя) мозжечковая артерия снабжает наружные отделы нижней поверхности мозжечка, nodulus, flocculusи отдает ветви к мосто-мозжечковому (мостовые и бульбарные ветви), к лицевому и слуховому нервам (внутренняя слуховая артерия) и ворсинчатому сплетению (ворсинчатые артерии IV желудочка). Нижняя задняя мозжечковая артерия, разделяясь на ветви, снабжает нижнюю поверхность полушарий мозжечка, червя и переднюю поверхность flocculi. От нижней мозжечковой артерии, кроме мозжечковых ветвей, отходят бульбарные ветви к наружным отделам продолговатого мозга и ворсинчатые артерии к сосудистому сплетению IV желудочка.
В мозжечка распределяются короткие корковые сосуды, которые проникают отвесно в извилины и, сохраняя параллельный густо стомозируют на границе с белым веществом, где образуется густая продольных петель. В белом веществе мозжечка проходят длинные медуллярные сосуды, идущие параллельно нервным пучкам. Эти артерии посылают веточки к и зубчатому ядру.
Зубчатое ядро, по разным авторам, получает питание от различных артерий от верхней мозжечковой артерии, от нижней передней мозжечковой артерии, от сплетения мягкой мозговой оболочки, от нижней задней мозжечковой артерии. От верхней мозжечковой артерии отходят центральные
артерии, снабжающие hilus зубчатого ядра; периферические веточки, отходящие от медуллярных артерий средней и нижней мозжечковых артерий, снабжают кровью периферические отделы зубчатого ядра.
Согласно последним данным, зубчатое мозжечка получает артериальное кровоснабжение преимущественно от верхней мозжечковой артерии в количестве 2—3 ветвей и дополнительно непостоянно от нижней передней и нижней задней мозжечковых артерий. Чем меньше артерий отходит к зубчатому ядру, тем крупнее диаметр сосудов.
Нарушения кровообращения в мозжечке проявляются различной клинической картиной в зависимости от того, развивается нем кровоизлияние или происходит тромбоз мозжечковых артерий. При имеет значение величина и локализация в мозжечке сосудистого очага. Источником кровоизлияний в мозжечке часто бывают артерии зубчатого ядра. Вследствие наличия анастомозов в полушариях мозжечка изолированная закупорка сосуда очень вариа- бильную симптоматику. На месте размягчения в мозжечке образуются кисты, размер которых бывает различен мелкого зерна до величины большой сливы. В области кисты происходит западение мозжечка; при осмотре обнаруживается деформация мозжечка, а при ощупывании —флюктуация жидкости, наполяющей кисту.
Сосудистые нарушения в мозжечке, по клинико-анатомическим данным, встретились на случаев нарушения мозгового кровообращения случаях, т. 5,6%; среди них случаях отмечены кровоизлияния, в 15—размягчения, в 7 — кисты старого размягчения; локализация в мозжечке в правом полушарии — случаях, в левом полушарии — случаях, в обоих полушариях случаях, в черве мозжечка — в 3 случаях. Более чем в половине случаев нарушения кровообращения в мозжечке сочетались с очагами в других отделах головного мозга. Эмболии мозжечковых артерий, по данным Е. П. Кононовой, развиваются как редкое исключение: мозжечковые артерии отходят от основной артерии под большим углом, и это препятствует попаданию в них эмбола.
Мозжечковые артерии, как указано выше, снабжают кровью не только мозжечок, мозговой ствол. объясняется тот факт, что в 25% случаев мозжечковые кровоизлияния сочетаются с кровоизлияниями в ножке мозга или варолиевом мосту. Нарушения кровообращения в верхней мозжечковой артерии могут вызывать комплексное поражение в мозжечке, ножке мозга и латеральном отделе варолиева моста, при поражении средней мозжечковой артерии—в мозжечке, варолиевом мосту и продолговатом мозгу, при поражении нижней мозжечковой артерии — в мозжечке и продолговатом мозгу.
Нарушения кровообращения в системе верхней мозжечковой артерии часто сопровождаются явлениями окклюзионной гидроцефалии и явлениями поражения ножки мозга. Сосудистые процессы, развивающиеся в области васкуляризации нижней задней мозжечковой артерии, иногда сочетаются с бульварными расстройствами. встречаются и благоприятнее протекают процессы в области средней мозжечковой ножки. Кровоизлияния в червь мозжечка нередко осложняются прорывом крови желудочек и протекают тяжело.
В этиологии нарушений мозжечка преобладают гипертоническая болезнь и атеросклероз.
Приводимые данные показывают область распространения мозжечковых артерий и объясняют возможность развития стволовых синдромов при закупорке артерий.
мозжечка наконец, присоединяются явления нарушения кровообращения в мозговом стволе (ножке мозга, варолиевом мосту или продолговатом мозгу).
В зависимости от быстроты развития симптомов мозжечковой аппоплексии и течения мозжечкового кровоизлияния выделяют следующие синдромы.
1. Синдром церебеллярно-вентрикулярной геморрагии характеризуется внезапным развитием мозжечковой апоплексии, сопровождающейся потерей сознания, рвотой, бледностью лица, кожи, параличом конечностей, атонией, арефлексией, ослаблением
пульса, расстройством дыхания и сердечной деятельности, быстрым появлением широких зрачков с отсутствием реакции на свет. Летальный исход при таких состояниях, обусловленных прорывом крови желудочек через крышу, может наступить через короткий срок, иногда через несколько минут, при явлениях нарушения стволовых функций. Эта форма кровоизлияния в мозжечок имеет чрезвычайно быстрое, «сверхострое» течение и поэтому получила название молниеносной. Дифференциальный диагноз проводится с нарушением кровообращения в продолговатом мозгу.
Коматозным состоянием сопровождаются также мозжечковые кровоизлияния, при которых кровь проникает желудочек постепенно. Симптоматология в случаях отличается от мозжечково-желудочковых кровоизлияний, когда кровь, разрушая червь мозжечка, быстро заполняет IV желудочек, обусловливая молниеносное течение процесса.
3. Синдром церебеллярно-субарахноидальной геморрагии (минингеальная форма) возникает при мозжечковых кровоизлияниях, осложняющихся прорывом крови в субарахноидальное пространство. Кровоизлияние в заднюю черепную оказывается иногда обширным. Развиваются явления сдавления мозгового ствола гематомой. бывает глубокой, с параличом конечностей, гипотонией и резко выраженными оболочечными и стволовыми симптомами. Течение прогредиентное с летальным исходом через 1—4 суток.
4. Коматозная форма мозжечковой апоплексии может развиваться также при постепенном просачивании крови через полушарий мозжечка в подоболочечные пространства. Скопление крови на основании вызывает сдавление мозгового ствола и задержку оттока спинномозговой жидкости через отверстия Люшка и Мажанди. В клинической картине вначале отмечается головная боль, рвота, повышение температуры, общая слабость. Затем появляются психомоторное возбуждение, помрачение сознания, тонические судороги в руках (разгибание предплечья, пропульсия плеча) и в ногах (содружественное приведение и вытягивание обеих ног), автоматизированные движения рук («больной ловит мушки»), расширение зрачков с утратой их реакции на свет. Далее обнаруживается утрата мышечного тонуса, угасание сухожильных рефлексов, стерторозное дыхание, цианоз лица, учащенный пульс. На глазном дне отмечается расширение спинномозговая жидкость кровянистая, давление ее повышено. Летальный исход наступает при явлениях резкого расстройства дыхания и сердечно-сосудистой деятельности (иногда дыхание прекращается на несколько минут раньше, чем деятельность сердца и пульс). Иногда в атональном периоде наблюдаются тонические судороги с разгибанием головы, туловища, непроизвольным мочеиспусканием и дефекацией. Корнеальные рефлексы, которые при других коматозных состояниях угасают в последний период (почти одновременно со зрачковыми рефлексами), при мозжечковых поражениях иногда угасают раньше суставных и брюшных рефлексов.
5. Интрацеребеллярная гематома развивается постепенно и иногда протекает с псевдотуморозным синдромом. Отмечаются предвестники в болей в затылсчной области, головокружения, тошноты, рвоты, пошатывания, общего недомогания, слабости в конечностях. Объективно обнаруживаются нистагм, расстройства равновесия, шаткость походки в сторону очага, слабость и гипотония в конечностях.
Локомоторная атаксия иногда бывает выражена на стороне очага более отчетливо. Имеется симптом ротированной стопы. Обширная гематома мозжечка вызывает внезапно приступ головной в затылочной области,, головокружение, рвоту, замедление пульса, плавающие движения глазных яблок, расходящееся косоглазие, атонию мышц, арефлексию. Дыхание бывает громким, иногда аритмичным; быстро наступает развитие отека легких, задержка мочи, затемнение сознания. Далее присоединяются компрессионные явления со стороны ствола мозга или происходит кровоизлияние желудочек. Появляются повторная рвота, расходящееся косоглазие; резко выражены менингеальные явления, иногда опистотонус; спинномозговая жидкость кровянистая, вытекает под повышенным давлением. Симптомы внутричерепной гипертензии (головная боль, тошнота, рвота, застойные соски зрительных нервов) и менингеальные симптомы иногда картину псевдотуморозного синдрома. Диагностическими признаками, подтверждающими кровоизлияние в мозжечок, являются следующие: острое развитие с обильной рвотой, ригидностью затылочных мышц, парезом конечностей, мышечной гипотонией, прогрессирующее течение с расстройством дыхания и сердечной деятельности.
В период обратного развития ограниченных мозжечковых кровоизлияний общемозговые симптомы постепенно сглаживаются; остаточные явления бывают нерезко выражены на стороне очага в нарушения статической и локомоторной координации, диффузного снижения мышечного тонуса; иногда изменяется положение головы; наблюдаются маятникообразные коленные рефлексы, усиление реакции опоры.
Симптоматика при размягчениях мозжечка изменяется в зависимости от величины и локализации очагов размягчения. Мелкоочаговые размягчения, они не локализуются в ядрах мозжечка, часто не проявляются никакими симптомами выпадения мозжечковых функций. Мелкие очаговые размягчения располагаются в полушарий мозжечка. Однако иногда у больных мозговым артериосклерозом с множественными инсультами в анамнезе на вскрытии мелкие кисты обнаруживаются и в мозжечке. В области мозжечка очаги размягчения встречаются реже, чем кровоизлияния.
Мелкоочаговые размягчения мозжечка протекают при сохранном сознании. Вначале наблюдаются головокружение, рвота, тошнота, слабость в конечностях, преходящие нарушения равновесия. Гипотония бывает двусторонней, но более резко выраженной на стороне поражения мозжечка. Ее объективным признаком является симптом ротации стопы кнаружи. Отмечаются локомоторная атаксия при пальце-носовой и колено-пяточной пробах, адиадохокинез, дисметрия, интенционный тремор, горизонтальный нистагм, дизартрия, мозжечковый симптом Бабинского, явления асинергии, при ходьбе пошатывание в сторону очага. Размягчения мозжечка в большинстве случаев имеют благоприятное течение, и больные обычно поправляются.
Крупные очаги размягчения в мозжечке возникают в результате тромбоза мозжечковых артерий. Очаги размягчения тем больших размеров, чем крупнее выключенная из сферы кровообращения артериальная ветвь и чем более нарушено коллатеральное кровообращение. При обширных очагах размягчения мозжечка после продромальных явлений (головная в затылочной области, головокружение, пошатывание), а иногда внезапно и без предвестников больной отмечает, что его «сразу качнуло в сторону и закружилась голова» или «что-то ударило в голову, появилось головокружение». Постоянными симптомами размягчения мозжечка служат головокружение, нарушение равновесия (шаткая походка), головные в области затылка. При локализации размягчения в черве мозжечка нарушаются статокинетические функции, головокружение сочетается со рвотой. При обширном размягчении в полушариях мозжечка иногда появляются непроизвольные движения головы, хореатические движения руки, изменение положения глазных яблок (расхождение глазных яблок, отведение в сторону, противоположную очагу размягчения, плавающие движения глазных яблок). Наличие указанных симптомов затрудняет диагноз между кровоизлиянием и размягчением мозжечка, а также определение локализации очага и в мозжечке (возможно поражение мозжечковых ножек). При обширных размягчениях в мозжечке обнаруживается горизонтальный нистагм в сторону очага, пошатывание и отклонение в сторону очага при стоянии с закрытыми глазами и ходьбе, атактическая походка, адиадохокинез и махивание (на стороне очага) при пальце-носовой и колено-пяточной пробах, дисметрия, гипотония в конечностях на стороне очага, маятниковый коленный рефлекс, симптом «комбинированного сгибания туловища и бедра», наклон головы в сторону поражения, нарушение речи.
Развитие и течение размягчения мозжечка имеют существенное значение для выявления симптомов. При апоплектиформном начале вслед за головокружением, головной болью и рвотой развивается паралич конечностей с гипотонией, и это затрудняет возможность исследования коорди- наторных функций и определения симптомов поражения мозжечка. вслед за параличом конечностей возникает нарушение функции тазовых органов, угасание рефлексов и кома, то исход обычно бывает летальным, причем в таких случаях трудно прижизненно дифференцировать размягчение мозжечка от кровоизлияния. Исследование спинномозговой жидкости при апоплектиформном начале сосудистого поражения мозжечка может помочь отличить кровоизлияние в мозжечок от размягчения. приводятся дифференциально-диагностические признаки кровоизлияния и белого размягчения в мозжечке.
При распознавании нарушения кровообращения в мозжечке учитываются симптомы обширного мозжечкового кровоизлияния:
- внёзапное начало;
- рвота;
- потеря сознания;
- замедленный напряженный пульс:
- гиперемия лица;
- плавающие движения глазных яблок;
- расходящееся косоглазие;
- расхождение глазных яблок по вертикальной оси;
- слабость конечностей (отсутствие паралича);
- атония;
- арефлексия;
- ригидность затылочных мышц;
- громкое дыхание;
- кровянистая спинномозговая жидкость;
- задержка мочи;
- быстрое развитие отека легких;
- иногда тонические и клонические судороги в конечностях и шейных мышцах.
При оценке течения нарушений кровообращения в мозжечке выделяются два периода:
а) начальный период, во время которого отмечаются рвота, потеря сознания, атония, слабость конечностей, отсутствие реакции на болевые раздражения, задержка мочи;
б) период развития явлений со стороны ствола мозга или явлений кровоизлияния желудочек: замедление пульса, сужение зрачков, повторная рвота, расходящееся косоглазие, плавающие движения глазных яблок, возникновение резко выраженных менингеальных явлений, иногда явления опистотонуса, кровянистая жидкость при спинальной пункции, вытекающая под повышенным давлением, явления отека легких. Присоединяющиеся во втором периоде явления обусловливаются давлением на дно IV желудочка и сильвиева водопровода, раздражением блуждающего нерва, глазодвигательного нерва, волокон заднего продольного пучка. Появление хватательных рефлексов, сгибательной установки нижних конечностей, резкой анизокории и горметонии указывает на развитие окклюзионной гидроцефалии, сдавление ножки мозга.
Дифференциальный диагноз нарушений кровообращения в мозжечке представляет трудности. В остром периоде кровоизлияние в мозжечок необходимо дифференцировать от кровоизлияния в полушария большого мозга. В обоих случаях внезапно может наступить потеря сознания, рвота, замедление пульса, гиперемия лица.
Отличительными признаками являются:
1) мозжечковое обширное кровоизлияние характеризуется атонией и арефлексией, равномерно выраженной во конечностях, время как кровоизлияние в полушарие мозга проявляется неравномерным распределением тонуса в парализованных и здоровых конечностях;
2) при мозжечковом кровоизлиянии не бывают выражены явления гемиплегии, а при кровоизлиянии в головной удается установить наличие гемиплегии вследствие возникновения патологических рефлексов на стороне паралича (защитные рефлексы, симптом Бабинского) и обнаружения паралича конечностей на стороне, противоположной очагу (поднятая падает, плеть», пассивно повернута кнаружи и др.);
3) для мозжечковой апоплексии характерно начало с головокружения и частой рвоты, что не так четко выражено при кровоизлиянии в головной мозг;
4) при мозжечковом кровоизлиянии не наблюдается эпилептических припадков, поэтому эпилептиформное начало апоплексии указывает на кровоизлияние под оболочки или на сосудистый процесс в головного мозга;
5) мозжечковое кровоизлияние нередко сопровождается глазодвигательными нарушениями, при кровоизлиянии в головной бывает выражено нарушение функции лицевого и подъязычного нервов на стороне паралича;
6) для мозжечкового кровоизлияния характерно расхождение глазных яблок по вертикальной иногда отведение в сторону, противоположную очагу, и вниз, время как при кровоизлиянии в головной (капсулярная гемиплегия) бывает паралич взора (глаза отводятся в сторону очага);
7) при кровоизлиянии в мозжечок бывают выражены ригидность затылочных мышц, а также симптомы Кернига и Брудзинского сгибании головы), при кровоизлиянии в головной менингеальные симптомы выражены асимметрично (на стороне паралича симптом Кернига менее выражен из-за «диашизальной гипотонии») и диссоциирование (симптом Кернига выражен яснее, чем ригидность затылочных мышц). Некоторые авторы при диагностике мозжечкового кровоизлияния придавали существенное значение сохранности сознания, однако, как показывают наблюдения, признак является ненадежным, поскольку обширные кровоизлияния в мозжечок возникают внезапно и сопровождаются бессознательным состоянием.
Прогноз при нарушениях кровообращения в мозжечке определяется:
а) характером процесса — при размягчении прогноз более благоприятный, чем при кровоизлиянии;
б) величиной и распространением очага — при ограниченных небольших очагах в мозжечке течение более благоприятно, чем тогда, когда к поражению мозжечка присоединяются явления поражения ножки или симптомы повреждения латерального отдела варолиева моста и продолговатого мозга, или когда кровоизлияние в мозжечок осложняется кровоизлиянием желудочек (в результате прорыва через крышу желудочка), сдавлением сильвиева водопровода, распространением крови в субарахноидальное пространство и заполнением кровью области задней черепной со сдавлением мозгового ствола.
Неблагоприятны в отношении прогноза при мозжечковых кровоизлияниях следующие симптомы:
- быстрое апоплектиформное развитие глубокой комы;
- возникновение горметонии;
- нарушение глотания (бульварный синдром);
- появление симптома Мажанди;
- развитие резкой анизокории, указывающее на сдавление ножки мозга или на сосудистое расстройство;
- нарастание симптомов сдавления ствола мозга и гидроцефалии (появление в течение болезни плавающих движений глазных яблок, хватательных рефлексов, тонических разгибательных судорог шейной мускулатуры);
- резкое расширение ранее суженных зрачков.
Клиническая картина ишемического инсульта в бассейне позвоночной и задней нижней мозжечковой артерии
Транзиторные ишемические атаки (ТИА, микроинсульты), развивающиеся при недостаточности кровоснабжения в бассейне позвоночной артерии, вызывает головокружение, онемение на одноименной половине лица и в противоположных конечностях, двоение в глазах, дисфонию (гнусавость голоса), дисфагию (затруднение глотания) и дизартрию (затруднение произношения речи). Гемипарез (слабость мышц половины тела) у пациентов наблюдается исключительно редко. Подобные транзиторные ишемические атаки (ТИА, микроинсульты) непродолжительны (до 10-15 мин) и повторяются у пациента много раз в течение дня.
Если развиваются инфаркты головного мозга (ишемические инсульты), то чаще всего они поражают боковые отделы продолговатого мозга с вовлечением задненижней части мозжечка (синдром Валленберга) или без этого. Его проявления перечислены в таблице ниже. У 80% больных синдром Валленберга развивается после окклюзии позвоночной артерии, а у 20% — при закупорке (окклюзии) задней нижней мозжечковой артерии. Атеросклероз с тромбозом, закупоривая пенетрирующих медуллярных ветвей позвоночной или задней нижней мозжечковой артерий, приводит к возникновению парциальных синдромов ипсилатерального поражения бокового и срединного отделов продолговатого мозга.
Из-за острого инфаркта задней задней нижней мозжечковой артерии (PICA) у пациента возникает латеральный медуллярный синдром (синдром Валленберга):
- ипсилатеральный синдром Горнера
- контралатеральная потеря боли и ощущение температуры в теле
- ипсилатеральная лицевая боль
- дисфагия, иногда требующая гастростомии
- ипсилатеральная атаксия
Иногда наблюдается синдром поражения срединной части продолговатого мозга, при котором в зону инфаркта вовлечена пирамида продолговатого мозга. Синдром поражения срединной части продолговатого мозга вызывает контралатеральный гемипарез в верхней и нижней конечностях и не затрагивает мускулатуру лица. При поражении медиальной петли и выходящих из продолговатого мозга волокон подъязычного нерва отмечаются контралатеральное снижение мышечно-суставного чувства и ипсилатеральный паралич мышц языка.
Инфаркт мозжечка (ишемический инсульт) с сопутствующим отёком мозга может привести к внезапной остановке дыхания в связи с повышением внутричерепного давления в задней черепной ямке. Сонливость (гиперсомния), симптом Бабинского, растройство произношения речи (дизартрия) и двусторонняя слабость мышц лица нередко отсутствуют или обнаруживаются у больного лишь незадолго до наступления остановки дыхания. Неустойчивость при ходьбе (атаксия), головокружение, тошнота и рвота могут входить в число немногих ранних симптомов и должны вызывать подозрение о возможности развития данного осложнения.
Синдромы поражения продолговатого мозга:
Клинические проявления |
Поражённые структуры |
| 1. Синдром медиального поражения продолговатого мозга (окклюзия позвоночной артерии или её ветви или нижнего отдела основной артерии) | |
| На стороне поражения: | |
| Паралич и атрофия половины языка | Ипсилатеральный XII нерв |
| На стороне, противоположной поражению: | |
| Паралич руки и ноги без вовлечения мускулатуры лица; нарушения тактильной и проприоцептивной чувствительности по гемитипу | Контралатеральный пирамидный путь и медиальная петля |
| 2. Синдром латерального поражения продолговатого мозга (окклюзия любого из пяти сосудов — позвоночной, задней нижней мозжечковой, верхней, средней или нижней латеральных медуллярных артерий) | |
| На стороне поражения: | |
| Боль, онемение, расстройство чувствительности на половине лица | Нисходящие пути и ядро V нерва |
| Атаксия конечностей, падение в сторону поражения | Четко не установлены — веревчатое тело, полушарие мозжечка, мозжечковые волокна, спинно-мозжечковый путь |
| Нистагм, диплопия, осциллопсия, головокружение, тошнота, рвота | Вестибулярное ядро |
| Синдром Горнера (миоз, птоз, уменьшение потоотделения) | Нисходящий симпатический тракт |
| Дисфагия, дисфония, паралич небной занавески, паралич голосовой связки, снижение глоточного рефлекса | Выходящие волокна IX и Х нервов |
| Утрата вкусовой чувствительности | Вкусовое ядро и вкусовые пути |
| Ипсилатеральное онемение руки, туловища и ноги | Ядра тонкого и клиновидного пучков |
| На стороне, противоположной поражению: | |
| Расстройства болевой и температурной чувствительности на половине тела и иногда лица | Спиноталамический путь |
| 3. Синдром полного половинного поражения продолговатого мозга (окклюзия позвоночной артерии) | |
| Сочетание медиального и латерального синдромов | |
| 4. Синдром латерального поражения моста и продолговатого мозга (окклюзия позвоночной артерии) | |
| сочетание латерального медуллярного и латерального нижнего понтинного синдромов | |
| 5. Синдром основной артерии (синоним — синдром единственной позвоночной артерии) | |
| Сочетание различных стволовых синдромов и симптомов поражения бассейна задней нижней мозжечковой артерии | |
| Ипсилатеральное онемение руки, туловища и ноги | Ядра тонкого и клиновидного пучков |
| Двусторонние симптомы поражения длинных проводников (двигательные и чувствительные нарушения, мозжечковые расстройства и поражения черепных нервов периферического характера) | Длинные проводники с двух сторон, мозжечковые пути, черепные нервы |
| Паралич или парез всех конечностей, а также всей бульбарной мускулатуры | Кортикобульбарный и кортикоспинальный тракты с двух сторон |
Диагностика и лабораторное обследование при ишемическом инсульте в бассейне позвоночной и задней нижней мозжечковой артерии
При транзиторной ишемической атаки (ТИА, микроинсульте) с клиникой поражения латеральных (боковых) отделов продолговатого мозга важно проводить определение адекватности кровотока:
- в дистальной (верхней) зоне бассейна позвоночной артерии
- в задней нижней мозжечковой артерии
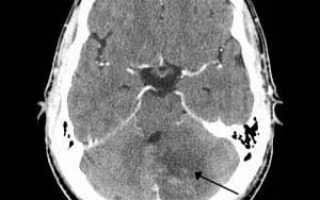
С целью диагностики назначают ангиографию. При компьютерной томографии (КТ) можно обнаружить обширный инфаркт мозжечка в бассейне задней нижней мозжечковой артерии. Магнитно-резонансная томография (МРТ) даёт возможность более раннего выявление инфаркта мозжечка и по мере технического усовершенствования позволит диагностировать латеральный инфаркт продолговатого мозга. Уже сейчас стала возможной визуализация четвёртого сегмента позвоночной артерии, если в ней имеется кровоток.
В дальнейшем при помощи магнитно-резонансной томографии (МРТ) на высокопольных аппаратах (3 Тесла и более) в режиме ангиографии сосудов головного мозга стало возможно будет получать изображение атеросклероза с тромбозом в позвоночных и основных артериях. Также можно устанавливать проходимость или окклюзию (закупорку) позвоночной и нижней мозжечковой артерии.
Магнитно-резонансная томография (МРТ) в режиме ангиографии сосудов головного мозга на высокопольном томографе (3 Тесла) позволяет сегодня врачу заменить относительно опасное и вредное для пациента ангиографическое исследование мозгового кровотока с внутривенным контрастированием при компьютерной томографии (КТ).
Лечение ишемического инсульта в бассейне позвоночной и задней нижней мозжечковой артерии
При лечении больного с ишемией или инфарктом мозга (мозжечок, продолговатый мозг) в бассейне позвоночной или задней нижней мозжечковой артерии возникают четыре важных вопроса:
- При окклюзии позвоночной или задней нижней мозжечковой артерии могут подвергнуться инфаркту задненижние отделы мозжечка и иногда боковые отделы продолговатого мозга. Развивающийся отёк мозжечка можно лечить осмотическими диуретиками (препарат маннитол), но иногда требуется проведение хирургической декомпрессии задней черепной ямки и рассечение намёта мозжечка.
- При тромбозе четвёртого сегмента позвоночной артерии тромб может распространяться в основную артерию или быть источником эмболии в основную артерию. Эти эмболы (сгустки крови) застревают в верхней части основной артерии или в одной из её ветвей. Поэтому в случаях латерального инфаркта продолговатого мозга могут появиться симптомы базилярной недостаточности. В подобных ситуациях настоятельно рекомендуется назначать неотложную антикоагулянтную терапию гепарином. Некоторые врачи настаивают на профилактическом применении этой методики при острой окклюзии позвоночной артерии, хотя есть подтверждения эффективности длительного лечения варфарином натрия.
- При клинически проявляющемся атеросклерозе одной позвоночной артерии с сопутствующей врождённой атрезией (недоразвитием) или уже сформировавшейся окклюзией противоположной ей позвоночной артерии могут развиться ишемия в бассейне основной артерии и её проксимальный тромбоз. В подобных обстоятельствах показана безотлагательная антикоагулянтная терапия гепарином с последующим длительным приёмом варфарина натрия.
- В тех же случаях, но при локализации дающего клинические симптомы атеросклероза с тромбозом в позвоночной артерии непосредственно проксимальнее (ниже) задней нижней мозжечковой артерии рекомендуют операцию по обходному сосудистому шунтированию между затылочной и задней нижней мозжечковой артериями. Эффективность этой операции не доказана, в связи с чем вопрос о её проведении может быть поставлен лишь после того, как лечение тромбоза с закупоркой просвета позвоночной артерии антикоагулянтами не дало результатов.
Актуальность. В структуре цереброваскулярных заболеваний частота инфарктов мозжечка варьирует от 0,5 до 1,5% от всех инфарктов головного мозга, смертность при них превышает 20%. Случаи кровоизлияний в мозжечок составляют около 10% всех внутричерепных кровоизлияний, летальность при них достигает 30% и более. Тем не менее, инсульты в области ствола мозга и мозжечка относятся к наименее изученным вопросам сосудистой патологии головного мозга. Многообразие клинических проявлений мозжечковых инсультов, нередкое их сходство с некоторыми проявлениями полушарных инсультов и различных поражений периферического вестибулярного аппарата значительно затрудняют их своевременную диагностику. К тому же при сосудистых заболеваниях головного мозга в изолированном виде мозжечковый синдром встречается редко и обычно сопровождается признаками поражения ствола головного мозга, что закономерно объясняется общностью кровоснабжения этих структур.
Кровоснабжение мозжечка подробно изучено. При нормальной анатомии мозжечок получает кровоснабжение из вертебрально-базилярной системы, от 3 парных мозжечковых артерий: верхней мозжечковой артерии (ВМА), передней нижней мозжечковой артерии (ПНМА) и задней нижней мозжечковой артерии (ЗНМА). Проксимальные отделы всех мозжечковых артерий участвуют в кровоснабжении дорсолатеральных отделов ствола головного мозга. При нормальной анатомии все мозжечковые артерии анастомозируют друг с другом через хорошо развитую коллатеральную сеть. ВМА частично кровоснабжает нижние бугры четверохолмия, вентральные отделы мозжечка, а также его верхне- и среднедорсальные отделы, большую часть зубчатого ядра. ПНМА кровоснабжает латеральные отделы нижней трети моста и верхней трети продолговатого мозга, клочок мозжечка и прилегающие к нему участки полушария; важной ветвью ПНМА является лабиринтная артерия, кровоснабжающая внутреннее ухо. ЗНМА кровоснабжает латеральные отделы средней трети продолговатого мозга, каудальные и базальные отделы мозжечка.
В структуре мозжечкового ишемического инсульта поражение его сосудистых бассейнов распределяется следующим образом: ВМА — 30 — 40%, ПНМА — 3 — 6%, ЗНМА — 40 — 50%, инсульт в бассейнах 2 и более мозжечковых артерий — до 16%. С введением в клиническую практику методов нейровизуализации были установлены новые типы инфарктов мозжечка: инфаркты водораздела или пограничные инфаркты, очень малые (лакунарные) инфаркты. При тромбозах ОА инфаркты чаще локализуются в бассейне верхней артерии мозжечка (ВАМ) и обычно сочетаются с инфарктами ствола мозга.
При хроническом нарушении кровообращения в бассейнах мозжечковых артерий у пациентов с транзиторными ишемическими атаками или без них наблюдается развитие лакунарных, глубоко расположенных инфарктов, обусловленных поражением пенетрирующих артерий диаметром 40 — 900 мкм. Их частота составляет 25 — 28% от всех случаев мозжечковых инфарктов. Малые глубокие церебеллярные инфаркты обнаруживаются преимущественно в пограничных зонах васкуляризации трех мозжечковых артерий. Характерной чертой лакунарных инфарктов является благополучный исход с частичным или полным клиническим восстановлением. Размеры лакун на горизонтальных срезах мозга при КТ- и МРТ-сканировании обычно не превышают 12 — 20 мм, а средний объём — 1,7 — 1,8 мл.
Современная топография мозжечковых инфарктов оценивается по карте, которая позволяет устанавливать анатомическое соответствие главным артериальным бассейнам. В настоящее время используется топографическая классификация инфарктов мозжечка, предложенная Р. Amarenco и дополненная L. Tatu et al.
Инфаркты мозжечка встречаются обычно у больных среднего и пожилого возраста, причём у мужчин примерно в 2,5 — 3 раза чаще, чем у женщин. Мозжечковые ишемические инсульты возникают преимущественно вследствие тромбоэмболии из сердца, позвоночной или основной артерии или по гемодинамическому механизму. Описаны эмболии в артерии мозжечка при свежих инфарктах миокарда и фибрилляции предсердий. Среди иных факторов следует также отметить различного рода манипуляции на шее (особенно ротации), проведение которых может осложниться травматизацией позвоночных артерий и возникновением острого нарушения мозгового кровообращения. Поражение мелких артериальных ветвей (вызывающие лакунарные инфаркты) связано с развитием в них микроатеом, липогиалиноза и фибриноидного некроза. Причиной развития лакунарных инфарктов являются также микроэмболии. Факторами риска развития лакунарных инфарктов общепризнаны артериальная гипертония, сахарный диабет, васкулиты. У пациентов моложе 60 лет наиболее частой причиной мозжечкового инфаркта является интракраниальная диссекция ПА, включающая устье задней нижней мозжечковой артерии (ЗНМА). Более редкие причины инфаркта мозжечка — гематологические заболевания, фибромускулярная дисплазия. В ряде случае причину установить не удается.
Диагностика изолированных инсультов мозжечка весьма затруднительна, если в первые два дня заболевания не проводится КТ- или МРТ исследование. Небольшие инфаркты мозжечка весьма часто клинически не выявляются в силу быстрой обратимости клинических проявлений. В то же время известно, что в 25% случаев обширным инфарктам мозжечка предшествуют малые инсульты или преходящие нарушения мозгового кровообращения преимущественно в вертебробазилярной, реже в каротидной системах (около 40% больных с инфарктами мозжечка одновременно имеют инфаркты в других сосудистых бассейнах головного мозга). Обширные же инфаркты и гематомы мозжечка при их своевременной диагностике могут поддаваться хирургическому лечению, препятствующему фатальным дислокациям. При отсутствии прогрессирующей вторичной гидроцефалии 80 — 90% больных с инсультами мозжечка выживают при консервативной тактике лечения. МР-томографическое исследование является ведущим методом в диагностике стволовых и церебеллярных инсультов.
Рассмотрим клинику изолированный мозжечковый инфаркт (в бассейнах мозжечковых артерий). В случае изолированного поражения мозжечка в бассейне ЗНМА в клинической картине превалируют вестибулярные нарушения, наиболее часто встречаются следующие симптомы: головокружение (80%), головная боль в шейно-затылочной области (64%), тошнота (60%), нарушение походки (70%), атаксия (50%), нистагм, редко дизартрия. По наблюдениям некоторых авторов, в случае инфаркта в бассейне медиальной ветви ЗНМА в клинической картине заболевания может быть только головокружение, (!) таким пациентам нередко ставят диагноз «лабиринтит».
В случае изолированного поражения мозжечка в бассейне ВМА в клинической картине превалируют координаторные расстройства, так как поражены зубчатые ядра. Симптоматика в этом случае обычно представлена следующим: атаксия (73%), нарушение походки (70%), дизартрия (60%), тошнота (40%), головокружение (37%), нистагм (7%) [Kase C. и соавт., 1993]. В клинической картине инфаркта в бассейне ПНМА частым симптомом является потеря слуха на стороне инфаркта, другие типичные мозжечковые симптомы вариабельны по своей выраженности, это также атаксия, нарушение походки, головокружение, тошнота, нистагм.
Среди изолированных инфарктов мозжечка отдельно следует выделить обширный мозжечковый инфаркт ввиду клинических особенностей течения этой формы инсульта. Обширный инфаркт мозжечка обычно возникает при поражении всего бассейна ВМА или ЗНМА, наиболее часто в бассейне ЗНМА при острой окклюзии позвоночной артерии (ПА). Обширный мозжечковый инфаркт в большинстве случаев клинически характеризуются острым развитием общемозговых, вестибулярных, координаторных и ствловых нарушений (альтернирующие синдромы, нарушение уровня бодрствования, дыхательные нарушения и т.д.) в различных комбинациях [поскольку все три мозжечковые артерии широко анастомозируют между собой, обширные инфаркты, сопровождающиеся исключительно мозжечковым синдромом, наблюдаются очень редко и, как правило, они протекают на фоне развития стволовых нарушений]. При этой форме мозжечкового ишемического инсульта на 2 — 3-и сутки заболевания развивается выраженный отек инфарктной зоны, обладающий масс-эффектом. Такое осложненное течение инфаркта мозжечка является злокачественным и встречается в 5 — 15% всех случаев мозжечковых инсультов (главным фактором, способствующим развитию злокачественного течения инфаркта мозжечка, является объем поражения — не менее 1/3 его полушария или ~24 см3).
При этом происходит сдавление ликворопроводящих структур задней черепной ямки (ЗЧЯ), что ведет к развитию острой окклюзионной гидроцефалии (ООГ) и далее фатальному повреждению ствола головного мозга. Даже в случае своевременно диагностированной и экстренно дренированной ООГ нарастание масс-эффекта в ЗЧЯ может привести к восходящему транстенториальному вклинению и/или вклинению миндалин мозжечка в большое затылочное отверстие, что приводит к вторичной фатальной травме ствола головного мозга. Летальность при данной злокачественной форме инсульта при консервативном лечении составляет 80%. Такое злокачественное течение мозжечкового инфаркта в экстренном порядке требует привлечения нейрохирурга и решения вопроса о хирургическом лечении: наружном вентрикулярном дренировании и/или декомпрессивной краниотомии ЗЧЯ. Вовремя выполненное хирургическое вмешательство позволяет снизить летальность до 30%. В ряде случаев клиническое ухудшение связано с расширением зоны ишемии и вовлечением в нее стволовых отделов, при этом положительный эффект от хирургического вмешательства становится уже маловероятен.
Соотношение вестибулярных и мозжечковых нарушений при церебеллярных (мозжечковых) инсультах представляет собой одну из наиболее сложных диагностических проблем. Изучение клинических и МР-томографических проявлений у пациентов с острыми и подострыми мозжечковыми и вестибулярными нарушениями на фоне артериальной гипертонии и церебрального атеросклероза показало наличие структурных очаговых патологических изменений сосудистого характера у всех без исключения пациентов. Эти данные подчеркивают необходимость проведения МР-томографического исследования в течение 1 — 3-х суток от начала острого эпизода вестибулоатактического синдрома у пациентов с сосудистыми факторами риска.
Системное головокружение (vertigo) является ведущим симптомом при одиночных и множественных инфарктах мозжечка, локализованных в зоне территорий какой-либо из трех парных мозжечковых артерий либо в зонах смежного кровоснабжения. Выявляемые головокружение и нистагм, присущие центральному поражению, в случаях локализации инфарктов в бассейне передней нижней мозжечковой артерии, имеющей как известно, мозжечковую, понтинную и лабиринтную ветви, могут имитировать периферический характер поражения вестибулярного анализатора, маскировать мозжечковые нарушения, осложняя при этом диагностику острого сосудистого процесса. Возникновение псевдолабиринтного синдрома при мозжечковых инфарктах связывают с нарушением ингибирующих влияний мозжечка на вестибулярные ядра. В острейшей фазе ишемического инсульта или кровоизлияния мозжечковой локализации возможны наибольшие диагностические трудности, так как неврологическая симптоматика, характерная для непосредственного поражения мозжечка, на этом этапе может отсутствовать.
В дальнейшем часто отмечается преобладание постуральных нарушений над динамическими координаторными, что также маскирует мозжечковую локализацию процесса в острой стадии заболевания. Очаговая мозжечковая симптоматика в ряде случаев может быть выраженной слабо или отсутствовать. Поэтому ведущее значение в своевременной дифференциальной диагностике инсультов мозжечка имеет магнитно-резонансная томография головного мозга, проводимая в первые сутки от начала острого вестибулоатактического синдрома с целью своевременного начала специфической терапии ишемического и геморрагического инсультов, что является реальной основой благоприятного исхода одного из наиболее тяжелых видов цереброваскулярной патологии.
Основным инструментальным методом диагностики церебеллярных инсультов является нейровизуализация. Однако в острейшем периоде заболевания (в течение первых 8 ч) при КТ зоны ишемии еще не определяются. МРТ является более чувствительным методом визуализации мозжечкового инфаркта, так как на снимках отсутствуют артефакты от костных структур ЗЧЯ. В острейшем периоде заболевания зону инфаркта возможно определить с помощью диффузионно-взвешенной МРТ и перфузионных методов исследования: перфузионные КТ или МРТ, однофотонно-эмиссионная КТ (ОФЭКТ).
Артерии
От позвоночных и основной артерии берут начало три крупных парных артерии, доставляющие кровь к мозжечку:
- верхняя мозжечковая артерия (лат. a.cerebelli superior, англ. superior cerebellar artery) (в англоязычной литературе принята аббревиатура SCA);
- передняя нижняя мозжечковая артерия (лат. a.cerebelli inferior anterior, англ. anterior inferior cerebellar artery ) (в англоязычной литературе принята аббревиатура AICA);
- задняя нижняя мозжечковая артерия (лат. a.cerebelli inferior posterior, англ. posterior inferior cerebellar artery ) (в англоязычной литературе принята аббревиатура PICA).
Мозжечковые артерии проходят по гребням извилин мозжечка, не образуя петли в его бороздках, как это делают артерии больших полушарий мозга. Вместо этого почти в каждую бороздку от них отходят маленькие сосудистые веточки.
Верхняя мозжечковая артерия
Возникает от верхнего отдела основной (базилярной) артерии на границе моста и ножки мозга перед её делением на задние мозговые артерии. Артерия идёт ниже ствола глазодвигательного нерва, огибает сверху переднюю ножку мозжечка и на уровне четверохолмия, под намётом, делает поворот назад под прямым углом, разветвляясь на верхней поверхности мозжечка. От артерии отходят ветви, которые кровоснабжают:
- нижние холмики четверохолмия;
- верхние ножки мозжечка;
- зубчатое ядро мозжечка;
- верхние отделы червя и полушарий мозжечка.
Начальные части ветвей, кровоснабжающих верхние отделы червя и окружающие его области, могут находиться в пределах задней части вырезки намёта мозжечка, в зависимости от индивидуальных размеров тенториального отверстия и степени физиологической протрузии в него червя. Затем они пересекают край намёта мозжечка и направляются к дорсальным и латеральным частям верхних отделов полушарий. Эта топографическая особенность делает сосуды уязвимыми в отношении их возможной компрессии наиболее возвышающейся частью червя при вклинении мозжечка в заднюю часть тенториального отверстия. Результатом такой компрессии являются частичные и даже полные инфаркты коры верхних отделов полушарий и червя мозжечка.
Ветви верхней мозжечковой артерии широко анастомозируют с ветвями обеих нижних мозжечковых артерий.
Передняя нижняя мозжечковая артерия
Отходит от начальной части базилярной артерии. В большинстве случаев артерия проходит по нижнему краю варолиевого моста дугой, обращённой выпуклостью вниз. Основной ствол артерии чаще всего располагается кпереди от корешка отводящего нерва, идёт кнаружи и проходит между корешками лицевого и преддверно-улиткового нервов. Далее артерия огибает сверху клочок и разветвляется на передненижней поверхности мозжечка. В области клочка нередко могут располагаться две петли, образованные мозжечковыми артериями: одна — задней нижней, другая — передней нижней.
Передняя нижняя мозжечковая артерия, проходя между корешками лицевого и преддверно-улиткового нервов, отдаёт артерию лабиринта (лат. a.labyrinthi), которая направляется во внутренний слуховой проход и вместе со слуховым нервом проникает во внутреннее ухо. В других случаях артерия лабиринта отходит от базилярной артерии. Конечные ветви передней нижней мозжечковой артерии питают корешки VII—VIII нервов, среднюю ножку мозжечка, клочок, передненижние отделы коры полушария мозжечка, сосудистое сплетение IV желудочка.
Передняя ворсинчатая ветвь IV желудочка (лат. r. choroideus ventriculi quarti anterior) отходит от артерии на уровне клочка и проникает в сплетение через латеральную апертуру.
Таким образом передняя нижняя мозжечковая артерия кровоснабжает:
- внутреннее ухо;
- корешки лицевого и преддверно-улиткового нервов;
- среднюю ножку мозжечка;
- клочково-узелковую дольку;
- сосудистое сплетение IV желудочка.
Зона их кровоснабжения в сравнении с остальными мозжечковыми артериями является самой незначительной.
Вены
Вены мозжечка (лат. vv.cerebelli) образуют широкую сеть на его поверхности. Они анастомозируют с венами большого мозга, ствола головного мозга, спинного мозга и впадают в близлежащие синусы.
Верхняя вена червя мозжечка (лат. v. vermis superior) собирает кровь от верхнего червя и прилегающих к ней отделов коры верхней поверхности мозжечка и над четверохолмием впадает в большую мозговую вену снизу.
Нижняя вена червя мозжечка (лат. v. vermis inferior) принимает кровь от нижнего червя, нижней поверхности мозжечка и миндалины. Вена идёт кзади и вверх по борозде между полушариями мозжечка и впадает в прямой синус, реже в поперечный синус или в синусный сток.
Верхние вены мозжечка (лат. vv. cerebelli superiores) проходят по верхнелатеральной поверхности мозга и впадают в поперечный синус.
Нижние вены мозжечка (лат. vv. cerebelli inferiores), собирающие кровь от нижнелатеральной поверхности полушарий мозжечка, вливаются в сигмовидный синус и верхнюю каменистую вену.
Функции мозжечка
Мозжечок-это часть мозга, которая играет жизненно важную роль практически во всех физических движениях.
Ваш мозжечок позволяет вам автоматически двигать мышцами на бессознательном уровне, когда вы ездите на велосипеде, водите машину, бьете по теннисному мячу, играете на пианино … Мозжечок также может участвовать в когнитивной функции и связаны с человеческим интеллектом. Мозжечок также помогает людям с движением глаз и зрением.
Мозжечок отвечает за:
Мышечную память.
Координацию движений.
Баланс мышечного тонуса.
Равновесие.
Поддержание позы.
Проблемы с мозжечком встречаются редко и в основном связаны с координацией.
Хотя мозжечок не генерирует двигательную активность, он отвечает за ее координацию.
Например, ваш мозжечок не заставляет ваши ноги двигаться, но он учит ваши ноги двигаться равномерно, сбалансированно, чтобы вы могли ходить по прямой линии.
Кроме того, многие ученые сегодня считают, что мозжечок вносит свой вклад в регуляцию ваших чувств, эмоций и поведения.
Мозжечок необходим для организации функций других отделов вашего мозга.
Анатомическое Расположение мозжечка
Мозжечок расположен в задней части головного мозга, непосредственно ниже затылочной и височной долей, а также в пределах задней черепной ямки. Он отделен от этих долей тенториумом мозжечка, жестким слоем твердой мозговой оболочки.
Он лежит на том же уровне и задом к Понсу, от которого его отделяет четвертый желудочек.

Анатомическое строение и деления мозжечка
Мозжечок состоит из двух полушарий , которые соединены вермисом, узкой средней линией области. Как и другие структуры в центральной нервной системе, мозжечок состоит из серого вещества и белого вещества:
Мозжечок-деление на полушария и зоны
Есть три мозжечковые зоны. В средней линии мозжечка находится вермис (или червь). По обе стороны от червя находится промежуточная зона. Боковыми по отношению к промежуточной зоне являются боковые полушария. Нет разницы в общей структуре между боковыми полушариями и промежуточными зонами.
функциональное подразделение
Мозжечок также можно разделить по функциям. Существует три функциональных зоны мозжечка-цереброцеребеллум, спиноцеребеллум и вестибулоцеребеллум.
Цереброцеребеллум – самое большое деление, образованное боковыми полушариями. Он участвует в планировании движений и моторного обучения. Он принимает входы от коры головного мозга и понтийских ядер, а также посылает выходы к таламусу и красному ядру. Эта область также регулирует координацию активации мышц и имеет важное значение в визуально управляемых движениях.
Спиноцеребеллум-состоит из вермиса и промежуточной зоны мозжечковых полушарий. Оно включается в регулируя движения тела путем учитывать исправление ошибки. Он также получает проприоцептивную информацию.
Вестибулоцеребеллум-функциональный эквивалент флокулонодулярной доли. Он участвует в управлении равновесием и глазными рефлексами, главным образом фиксацией на мишени. Он получает входные сигналы от вестибулярной системы, и посылает выходы назад к вестибулярным ядрам. Сосудистая сеть
Мозжечок получает свое кровоснабжение от трех парных артерий:
Венозный дренаж мозжечка осуществляется по верхним и нижним мозжечковым венам . Они стекают в верхние петросальные, поперечные и прямые дуральные венозные синусы.
Мозжечковая Дисфункция
Дисфункция мозжечка может вызывать широкий спектр симптомов и признаков. Этиология заболевания разнообразна; причины включают инсульт, физическую травму, опухоли и хроническое злоупотребление алкоголем.

Клиническая картина зависит от функциональной зоны мозжечка, которая подвергается воздействию. Повреждение цереброцеребеллума и спиноцеребеллума сопряжено с проблемами в выполнении умелых и плановых движений, а также в моторном обучении.
В результате тесной взаимосвязи между мозжечком и движением наиболее распространенными признаками мозжечкового расстройства являются нарушения в мышечном контроле.
Симптомы или признаки включают в себя:
- отсутствие контроля и координации мышц
- трудности с ходьбой и подвижностью
- нечленораздельная речь или трудность говорения
- аномальные движения глаз
- головная боль
Существует множество нарушений работы мозжечка, в том числе:
- мозговые кровоизлияния
- генетическая аномалия
- инфекция
- рак
Атаксия
Атаксия-это потеря мышечной координации и контроля. Глубинная проблема с мозжечком, такая как вирус или опухоль головного мозга , может вызвать эти симптомы.
Потеря координации часто является первым признаком атаксии, и трудности речи следуют вскоре после этого.
Другие симптомы включают в себя:
- нечеткое зрение
- трудности при глотании
- усталость
- трудности с точным контролем мышц
- изменения в настроении или мышлении
Атаксию могут вызвать несколько факторов, в том числе:
- гены
- отравляет это повреждение мозга
- опухоли
- травма головы
- рассеянный склероз
- церебральный паралич
- ветрянка и другие вирусные инфекции
Иногда атаксия обратима, когда основная причина излечима. В других случаях атаксия разрешится без лечения.
Нарушения функции мозжечка-атаксия

Нарушения атаксии — это дегенеративные состояния. Они могут быть либо генетическими, либо спорадическими.
Генетическая мутация вызывает генетическую или наследственную атаксию.
Эти расстройства редки и даже самый распространенный тип, атаксия Фридрейха, поражает только 1 из 40 000 человек .
Врач поставит диагноз атаксии Фридрейха после исключения ряда других причин. Генетическое тестирование позволяет выявить состояние, которое обычно появляется в детском возрасте.
Спорадическая атаксия — это группа дегенеративных двигательных расстройств, для которых нет никаких признаков наследования. Это состояние обычно прогрессирует медленно и может развиться в множественную системную атрофию.
Представляет собой целый ряд симптомов, в том числе:
- обморок
- проблемы с сердечным ритмом
- эректильная дисфункция
- потеря контроля мочевого пузыря
Эти расстройства обычно ухудшаются с течением времени. Нет никакого специального лечения, чтобы успокоить или устранить симптомы. Исключением являются случаи атаксии, где причиной является дефицит витамина Е.
Существует несколько устройств, которые могут помочь людям с необратимой атаксией. Это трости и специализированные компьютеры для поддержки мобильности, речи и точного контроля мышц.
Атаксия, вызванная токсинами
Мозжечок уязвим для ядов, в том числе алкоголя и некоторых рецептурных лекарств.
Эти яды повреждают нервные клетки в мозжечке, приводя к атаксии.
Следующие токсины могут вызвать атаксию:
- алкоголь
- лекарственные средства, особенно барбитураты и бензодиазепины
- тяжелые металлы, включая ртуть и свинец
- растворители, такие как разбавители краски
Лечение и ожидаемое время восстановления зависят от используемого токсина и степени повреждения головного мозга.
Вирусная атаксия
Вирус может вызвать атаксию.
Это расстройство называется острой мозжечковой атаксией, и оно чаще всего встречается у детей. Атаксия-редкое осложнение вируса ветрянки.
Другими вирусами, ассоциированными с острой мозжечковой атаксией, являются вирус Коксаки. Вирус Эпштейна-Барр и ВИЧ . Болезнь Лайма, бактериальная инфекция, также может вызвать это состояние.
Лечения от вирусной атаксии нет. Она обычно рассасывается через несколько месяцев, как только вирусная инфекция уходит.
Атаксия, вызванная инсультом
Инсульт-это тромб или кровотечение в любой части мозга. Мозжечок является менее распространенным местом для инсульта, чем головной мозг. Но не является исключением.
Тромб или кровотечение в мозжечке может вызвать следующее:
- атаксия
- головная боль
- головокружение
- тошнота
- рвота
Лечение инсульта может предотвратить атаксию. Профессиональная и физиотерапия может помочь справиться с любыми необратимыми повреждениями.
Опухоль в мозжечке
Опухоли-это аномальные клетки, которые могут либо расти в головном мозге, либо мигрировать туда из другой части тела. Эти опухоли могут быть доброкачественными и не распространяться по всему организму. Злокачественные опухоли растут и распространяются, приводя к раку.
Симптомы опухоли в мозжечке включают в себя:
- головная боль
- рвота без тошноты
- атаксия
- трудности с координацией
Диагностика и лечение будут варьироваться в зависимости от возраста, общего состояния здоровья, течения заболевания, потенциального прогноза и других факторов.