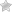Острый коронарный синдром (ACS) представляет собой опасное для жизни состояние, вызванное внезапным снижением кровотока в сердце. Заболеваемость коронарной болезнью людей в возрасте 55-60 лет составляет 50% и около 25% у лиц, которым меньше 40 лет.
Больший риск получения заболевания имеют мужчины, чаще страдают от сердечных приступов, чем женщины. У женщин риск сердечных заболеваний увеличивается после менопаузы.
Коронарный синдром – термин, включающий нестабильную стенокардию, инфаркт миокарда сегмента ST (STEMI), инфаркт миокарда с повышением уровня сегмента ST (NSTEMI). Они вызваны сужением и сгустками крови в коронарных артериях. Связан с разрывом атеросклеротической бляшки, которая вызывает частичную или полную блокировку артерии.
- Потенциально серьезным заболеванием является нестабильная стенокардия, характеризующаяся постоянной болью в груди. Эта стенокардия обычно не реагирует на отдых или лечение, предвестник сердечного приступа.
- Первичный инфаркт миокардасегмента ST (STEMI) является наиболее тяжелой формой синдрома. «Сегмент ST» на ЭКГ повышается, когда коронарная артерия полностью блокируется, большая часть сердечной мышцы начинает умирать.
- Неонатальный инфаркт миокарда без ST-сегмента(NSTEMI) возникает, когда блокировка коронарной артерии является лишь частичной, повреждение меньше, чем STEMI. Известен как инфаркт миокарда без Q-волны.
Причины
Острый коронарный синдром вызван болезнью коронарной артерии вследствие атеросклероза и затвердевания артерий.
Происходит от накопления жировых отложений (бляшек) на стенках коронарных артерий, кровеносных сосудов, доставляющих кислород, питательные вещества в сердечные мышцы. Это вызывает сужение артерий, замедление или блокирование кровотока.
Когда бляшки разрываются или отделяется, образуется сгусток крови. Он препятствует притоку крови к сердечным мышцам, что приводит к уменьшению подачи кислорода. Возникает нестабильная стенокардия или полная блокировка, приводящая к инфаркту миокарда (сердечный приступ).
Мнение врача:
Коронарный синдром – серьезное заболевание, вызванное недостаточным кровоснабжением сердечной мышцы. Врачи отмечают, что основными причинами развития этого состояния являются атеросклероз и тромбоз артерий сердца. Признаки коронарного синдрома могут включать в грудную боль, одышку, усталость, а также неправильный ритм сердца. Диагностика этого заболевания включает в себя ЭКГ, тесты на физическую нагрузку, коронарографию и другие методы, позволяющие оценить состояние сердечно-сосудистой системы. Раннее обращение к врачу и своевременная диагностика играют ключевую роль в успешном лечении коронарного синдрома.
Признаки
Дискомфорт в груди, боли от груди до плеч, рук, верхней части живота, спины, шеи, челюсти. Боль описывается как давление, жжение. Это самый распространенный симптом.
- Быстрое и нерегулярное сердцебиение;
- Экстремальное беспокойство, ощущение надвигающейся гибели;
- Сбивчивое дыхание;
- Ощущение головокружения, обморок;
- Холодная, липкая кожа из-за внезапного, тяжелого потоотделения;
- Тошнота, рвота;
- Диспепсия;
- Необъяснимая усталость.
Диагностика
Следующие тесты проводятся, чтобы помочь в диагностике острого коронарного синдрома.
- Электрокардиограмма(ЭКГ)

Проводится для измерения электрической активности сердца с помощью электродов, прикрепленных к коже. Исследования показывают, что пациенты без изменений ЭКГ подвергаются более низкому риску осложнений, чем при изменениях.
- Эхокардиограмма
Неинвазивный тест, использует звуковые волны для создания живых изображений сердца. Эхокардиограмма может использоваться как часть упражнения стресс-теста, чтобы определить местоположение и степень повреждения сердечной мышцы.
- Коронарная ангиограмма
Является инвазивным тестом, использует рентгеновское изображение, чтобы видеть кровеносные сосуды сердца. Катетер вводится в артерии руки, пах. Затем вводят жидкий краситель. Многочисленные рентгеновские снимки сердца выявляют закупорку или сужение артерий.
- Компьютерная томографическая ангиография (CTA)
Представляет собой сердечный тест, использует технологию КТ и богатый йодом контрастный краситель для визуализации анатомии сердца, коронарного кровообращения, аорты, легочных вен, артерий. Сканирование CTA помогает диагностировать и оценивать болезнь кровеносных сосудов, аневризмы, закупорки.
- Стресс-тест
Оценивает, насколько хорошо сердце действует во время тренировки. Этот тест проводится, когда нет признаков нарушения сердечной деятельности во время отдыха.
- Перфузионная визуализация миокарда (MPI)
Это технология визуализации, широко используемая для диагностики болезни и последующего наблюдения при воздействии на организм низкодозной ионизирующей радиации. Небольшое количество радиоактивного изотопа, такого как таллий или технеций, вводится в вену пациента. Радиоактивный изотоп присоединяется к эритроцитам, затем прослеживается с помощью специальных сканеров.
- Анализ крови на биологические маркеры.
Тропонины, миокардиальная группа креатинкиназы (CK-MB). Они попадают в кровоток, когда сердечные клетки повреждаются. Биомаркеры, такие какмиелопероксидаза, изомера гликогенфосфорилазы-BB, являются ранними маркерами острого коронарного синдрома еще до появления симптомов.
Опыт других людей
Коронарный синдром вызывает большое беспокойство у людей, и не зря. Его причины могут быть разнообразны, включая атеросклероз, тромбозы, спазмы сосудов. Основные признаки – жжение за грудиной, одышка, слабость. Диагностика включает ЭКГ, УЗИ сердца, анализы крови. Люди говорят, что важно обращаться к врачу при первых симптомах, так как коронарный синдром требует серьезного внимания и своевременного лечения.
Лечение
Первоначальное руководство по острому коронарному синдрому включает как агрессивную медикаментозную терапию, так и реваскуляризацию для оказания помощи при сердечной ишемии. STEMI включает раннюю инвазивную стратегию катетеризации с ангиопластикой.
Препараты
Нитроглицерин (NTG). Снижает артериальное давление, расширяет кровеносные сосуды, увеличивая приток крови к сердцу.
Морфина сульфат – используется как анальгетик.
Препараты для сгустков (тромболитики). Используются для растворения сгустков, ответственных за закупорку артерии ,гибель ткани. Тромболитический препарат необходимо назначать в течение 3 часов после появления симптомов.
Стандартными тромболитическими препаратами являются рекомбинантные тканевые активаторы плазминогена или Rt-PA, такие как Alteplase, Reteplase, более новый препарат Tenecteplase (TNKase).
Препараты против тромбоцитов
Эти препараты препятствуют слипанию тромбоцитов крови, тем самым помогая предотвратить сгустки.
- Аспирин является наиболее распространенным средством против свертывания крови. Рандомизированные исследования продемонстрировали, что по сравнению с плацебо аспирин снижает риск смерти более чем на 50%.
- Клопидогрель – производное тиенопиридина. Блокирует рецептор P2Y12 аденозиндифосфата (ADP) на тромбоцитах. Это действие уменьшает активацию и агрегацию тромбоцитов, увеличивает время кровотечения, снижает вязкость крови.
- Prasugrel необратимый антагонист рецептора P2Y12 ADP, который недавно был одобрен.
- Ticagrelor – еще один новый антиагрегантный препарат, одобренный для пациентов с коронарным синдромом.
- Ингибиторы гликопротеина IIb / IIIaполезны для пациентов с высоким риском. Эти мощные антитромбоцитарные препараты включают Abciximab, Eptifibatide, Tirofiban.
Антикоагулянтные препараты тонко очищают кровь.
Они включают:
- Нефракционированный гепарин (НФГ).Результаты нескольких рандомизированных исследований показывают, что НФГ ассоциируется с более низкими показателями смертности, чем только аспирин.
- Низкий молекулярный вес гепарина (LMWH) для улучшения антикоагуляции.
Другие внутривенные антикоагулянты включают бивалирудин, эноксапарин, далтепарин.
Ингибиторы ангиотензин превращающего фермента (ACE) полезны для потенциальных пациентов с риском сердечной недостаточности. Они расширяют кровеносные сосуды, улучшают кровообращение. К ним относятся Lisinopril, Benazepril, Captopril, Perindopril, Quinapril, Ramipril.
Блокаторы рецепторов ангиотензина (АРБ) помогают контролировать кровяное давление. К ним относятся Ирбесартан (Авапро), Лозартан (Козаар).
Статины снижают количество холестерина, циркулирующего в крови. Статины включают аторвастатин (Lipitor), Симвастатин (Zocor).
Блокаторы каналов кальция такие как Фелодипин, ингибируют сокращение как миокарда, так и гладких мышц сосудов. Эти агенты рекомендуются для пациентов с персистирующими или рецидивирующими симптомами после лечения β-блокаторами и для пациентов со стенокардией.
Хирургическое
Ангиопластика (чрескожное коронарное вмешательство) или ЧКВ является предпочтительной экстренной процедурой для открытия артерий. Ангиопластика должна выполняться оперативно для пациентов с сердечным приступом STEMI. В большинстве случаев стент [миниатюрная проволочная трубка] помещается в артерию, чтобы держать ее открытой после ангиопластики.
В некоторых случаях острого коронарного синдрома, особенно с высоким риском, может быть проведена ранняя инвазивная стратегия, которая включает выполнение катетеризации сердца и PCI в течение 4-24 часов после приема.
Как альтернатива ангиопластике иногда используется хирургия шунтирования коронарной артерии (CABG). Сегменты вен или артерий, взятых из других частей тела пациента, используются для перенаправления крови. Эта операция часто называется «операция на открытом сердце».
Прогноз
Пациенты с острой ишемией коронарных артерий стратифицированы в группы с низким и высоким риском в зависимости от 3 часто используемых систем оценки. Это помогает врачам определить результат, решить, следует ли начинать раннее инвазивное лечение или продолжать консервативное.
Три системы включают: TIMI, GRACE, PURSUIT.
Система TIMI была подтверждена в нескольких испытаниях. Она предсказывает исход перед выпиской и через 14 дней. Однако тонкое исследование по этой системе невозможно, она не определяет эффект реваскуляризации. Однако это простой в использовании инструмент для стационара.
Система PURSUIT прогнозирует 30-дневный риск, использует жизненно важные показатели, измеренные первоначально при поступлении.
Однако необходимо разработать более инклюзивные системы оценки. Текущие системы не включали важные факторы, такие как анемия, степень СА-реактивного белка САПР, фракцию выброса левого желудочка (LVEF).
Какому специалисту обратиться
Вам следует обратиться к кардиологу.
Как предотвратить повторную атаку?
Люди, перенесшие острый коронарный синдром, подвергаются более высокому риску повторной атаки. Тем не менее, поддержание АД менее 130/80 мм рт. Ст..
Поддержание ИМТ между 18,5-24,9, предотвращение курения, поддержание уровня триглицеридов, регулярные физические упражнения по 30-60 минут в день могут в значительной степени способствовать нормальной жизни. Препараты с низкой дозой аспирина и бета-блокаторов также могут быть рекомендованы для ежедневного приема.
Что такое тихая ишемия?
Некоторые люди с тяжелым коронарным синдромом не испытывают боль при стенокардии. Состояние известно как тихая ишемия. Это опасное состояние, потому что у пациентов нет признаков сердечной болезни.
Некоторые исследования показывают, что люди с тихой ишемией испытывают более тяжелые осложнения и смертность, чем те, у кого имеется боль при стенокардии.
Люди с избыточным весом чаще имеют высокое кровяное давление, высокий уровень холестерина и вероятность развития диабета типа II. Все это увеличивает нагрузку сердца, тем самым увеличивая шансы на развитие блокировки кровотока.
Влияние курения
Курение повышает кровяное давление, заставляет кровь сгущаться более легко, тем самым подвергая сердце риску.
Почему необходимо контролировать уровень холестерина
Высокие уровни холестерина вызывают жировые бляшки в кровеносных сосудах. Это ограничивает приток крови к сердцу, может вызвать сердечный приступ.
Влияние высокого давления
Высокое кровяное давление усиливает сердце. Вызывает утолщение стенок, увеличение размера сердца. Кроме того, утолщенные стенки затрудняют выкачивание крови. Недостаточное кровоснабжение может привести к острому коронарному синдрому.
Частые вопросы
Каковы основные причины коронарного синдрома?
Основные причины коронарного синдрома включают в себя атеросклероз (отложение жировых бляшек в артериях), спазмы коронарных артерий, тромбозы и эмболии.
Какие признаки указывают на возможное развитие коронарного синдрома?
Признаки коронарного синдрома могут включать в грудную боль, одышку, учащенное сердцебиение, слабость, головокружение, потерю сознания, а также боли, распространяющиеся в область шеи, челюсти, плеча или руки.
Как происходит диагностика коронарного синдрома?
Диагностика коронарного синдрома может включать в себя ЭКГ, тесты на физическую нагрузку, коронарографию, компьютерную томографию (КТ) и другие методы, позволяющие оценить состояние сердечно-сосудистой системы.
Полезные советы
СОВЕТ №1
При появлении болей в груди, одышки, слабости или головокружения обратитесь к врачу немедленно. Эти симптомы могут быть признаками коронарного синдрома, и чем раньше будет проведена диагностика, тем эффективнее будет лечение.
СОВЕТ №2
Поддерживайте здоровый образ жизни: умеренная физическая активность, здоровое питание, отказ от курения и умеренное употребление алкоголя могут снизить риск развития коронарного синдрома.
СОВЕТ №3
Проводите регулярные медицинские обследования и контролируйте уровень холестерина, артериальное давление и уровень сахара в крови. Это поможет выявить предрасположенность к развитию коронарного синдрома и принять меры по его предотвращению.