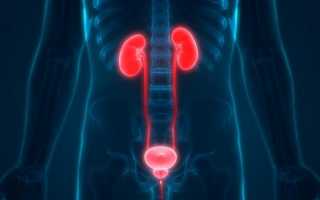
Пузырно-мочеточниковый рефлюкс – это обратный отток мочи из мочевого пузыря через мочеточники обратно в почки.
Обычно моча образуется в почках. Она течет вниз по мочеточникам, затем в мочевой пузырь, где остается, пока человек не помочится.
Моча не течет назад, так как это предотвращается с помощью специального механизма на стыке мочеточников и мочевого пузыря. Мочеточники входят в мышечный пузырь через туннель под углом. Когда пузырь сокращается, отверстия мочеточников закрываются, предотвращая тем самым отток.
Рефлюкс это то, что течет в обратном направлении. При рефлюксной нефропатии моча течет в обратном направлении из мочевого пузыря обратно в мочеточник, а затем вверх в почки. Явление обратного оттока мочи из мочевого пузыря в мочеточник называется пузырно- мочеточниковый рефлюкс. Это может произойти с одной или обеих сторон.
Термин рефлюксная нефропатия был введен в 1973 году Бейли для описания грубого рубцевания почек, возникающего в одной или обеих почках в связи с первичным пузырно-мочеточниковым рефлюксом (ПМР) и инфекцией мочевых путей (ИМП).
Он заменил устаревшую терминологию «хронический атрофический пиелонефрит», которая использовалась в течение нескольких лет, и ошибочно подразумевала, что пораженные органы имеют постоянную инфекцию, воспаление слабой степени.
Причины
Как указывалось ранее, рубцевание почек, вторичное к пузырно-мочеточниковому рефлюксу (ПМР), называется рефлюксной нефропатией. Пузырьковый рефлюкс может быть первичным или вторичным.
Первичный рефлюкс
В большинстве случаев рефлюкс обусловлен аномалией развития, возникающей до рождения. Это первичный пузырно-мочеточниковый рефлюкс. Один или оба мочеточника входят в мочевой пузырь под ненормальным углом.
Следовательно, когда мочевой пузырь сжимается, чтобы выводить мочу наружу, отверстие мочеточника в мочевой пузырь не закрывается должным образом. Часть мочи возвращается обратно.
Первичный ПМР в десять раз чаще встречается у детей Кавказа, чем у детей с темным цветом кожи. Больше у девочек, чем мальчиков. Обычно диагностируется у детей до 5 лет.
Как ребенок растет, мочеточники удлиняются и становятся более прямыми. Это может улучшить функцию клапана при самопроизвольном разрешении рефлюкса.
Первичный пузырно-мочеточниковый рефлюкс имеет тенденцию запускаться в семьях, что указывает на то, что он может быть генетическим. Точная причина дефекта неизвестна.
Вторичный рефлюкс
Иногда рефлюксная нефропатия может возникать из-за проблем, приобретенных после рождения (вторичная рефлюксная нефропатия). Они приводят к блокировке оттока мочи из мочевого пузыря, мочеточников, дисфункции мочевой системы. К ним относятся:
- Камни мочевого пузыря, которые блокируют нормальное мочеиспускание;
- Увеличение простаты у мужчин, приводящее к затруднению оттока мочи;
- Передние или задние уретральные клапаны, которые являются аномалиями, присутствующими при рождении;
- Нейрогенный мочевой пузырь. Когда человек не может передать мочу из-за первичного неврологического состояния, такого как повреждение спинного мозга, рассеянный склероз;
- Пересадка почки приводит к отечности мочеточников;
- Лучевая терапия. Вызывает рубцевание;
- Нестабильность мышц детрузора, при которой мышца мочевого пузыря не может правильно сокращаться.
Мнение врача:
Рефлюкс мочевого пузыря и рефлюксная нефропатия – серьезные заболевания, требующие внимательного внимания и компетентного подхода. Врачи отмечают, что симптомы этих состояний могут быть разнообразными и включать боли в пояснице, повышенное давление, кровь в моче и частые инфекции мочевыводящих путей. Для точной диагностики необходимо проведение ультразвукового исследования, цистоскопии, а также других методов обследования. Лечение данных заболеваний должно быть комплексным и включать медикаментозную терапию, физиотерапию, а в некоторых случаях – и хирургическое вмешательство. Важно обратиться к квалифицированному специалисту для своевременного выявления и эффективного лечения рефлюкса мочевого пузыря и рефлюксной нефропатии.
Факторы риска
- Семейная история рефлюкса;
- Ребенок женского пола;
- Кавказские дети;
- Рецидивирующие инфекции мочевыводящих путей(воспаление приводит к образованию рубцов, может стать причиной обструкции).
Признаки и симптомы
Рефлюкс мочевого пузыря у детей обычно протекает бессимптомно.
- У некоторых детей может возникнуть недержание мочи(ночной энурез);
- Обычно подозревается, когда у ребенка в возрасте до 5 лет возникают рецидивирующие инфекции мочевыводящих путей(ИМП) с лихорадкой, болью в животе, ощущением жжения при мочеиспускании ;
- Невылеченный рефлюкс в детском возрасте может привести к хроническому заболеванию почек у подростка, с гипертонией, белком мочи, признаками нарушения функции почек при анализах крови.
Опыт других людей
Рефлюкс мочевого пузыря и рефлюксная нефропатия вызывают беспокойство у многих. Люди отмечают, что симптомы, такие как боли в пояснице, частые мочеиспускания и кровь в моче, могут быть тревожными. Диагностика этих состояний включает ультразвуковое исследование, цистоскопию и другие методы. Лечение может включать изменения в образе жизни, лекарства и в некоторых случаях хирургическое вмешательство. Люди обращают внимание на важность своевременного обращения к врачу и соблюдение рекомендаций для улучшения состояния.
Диагностика
- Семейная история ПМР, включая пострадавшего родного брата;
- У детей диагностирована непроходимость мочеиспускания во время УЗИ, внутриутробно;
- ИМП встречается у детей младше 5 лет;
- Дети с ИМП, лихорадкой, независимо от возраста;
- ИМП у мальчиков, которые не являются сексуально активными, независимо от их возраста или наличия лихорадки;
Анализ мочи
Моча исследуется на наличие гнойных клеток, других признаков мочевой инфекции, наличие белка, указывающего на повреждение почек.
Анализы крови
Анализы крови проводятся для измерения функции почек, поиска других причин их повреждения.
УЗИ брюшной полости
Это тест изображения с использованием звуковых волн). Щуп осторожно прижимается к коже, на которую наносится желе, чтобы обеспечить хороший контакт. Ультразвук является безболезненным, неинвазивным, безвредным. Его можно легко проводить как детям, так и пожилым людям.
УЗИ, проведенное на 20 неделе беременности, может выявить увеличенные, опухшие почки у плода. Эти дети исследуются на пузырно мочеточниковый рефлюкс после рождения.
Тест определяет размер, форму почек, выявляет увеличенные мочеточники. Он также показывает, полностью ли опустошен мочевой пузырь. Однако ультразвук не может сказать, присутствует ли пузырно мочеточниковый рефлюкс. Поэтому требуются другие исследования.
Внутривенная урограмма (IVU) / Внутривенная пиелограмма (IVP)
При IVU / IVP изображения снимаются серией рентгеновских снимков после введения рентгеноконтрастного красителя в руку. Этот тест может не показать наличие рефлюкса VU со 100% уверенностью.
Цистограмма с мочеиспусканием (MCG)
Миктурация означает выделение мочи. Цистограмма относится к визуализации мочевого пузыря. При микротуральной цистоуретрограмме (MCUG) полая трубка (катетер) вводится в мочевой пузырь из мочеиспускательного канала. Вводится рентгеноконтрастный краситель.
Когда человек передает мочу, получаются изображения мочевого пузыря. Это исследование определяет наличие рефлюкса. С его помощью оценивается необходимость операции.
Другие тесты
- Цистоскопия. В некоторых случаях внутреннюю часть мочевого пузыря можно визуализировать с помощью специализированного цистоскопа. Во время цистоскопии, выполняемой урологами, врач видить аномальные мочеточники, делает снимки во время процедуры. Она показывает наличие ПМР.
- Радиоизотопное сканирование. Специализированное сканирование изображений, выполняемое путем введения слегка радиоактивной жидкости в мочевой пузырь через трубку. Подобно MCUG, изображения получаются, когда у пациента проходит моча. Радиационное облучение эквивалентно или меньше, чем в MCUG.
- DMSA (димеркаптосукциновая кислота) и МРТ Urogram.Передовые методы визуализации, которые используют, если другие не являются диагностическими.
Лечение
ПМР делится на пять классов. Степени 1, 2 указывают на легкое, 3, 4, 5 на более тяжелое заболевание. Лечение зависит от степени и тяжести. Большинство детей перерастают пузырно мочеточниковый рефлюкс со спонтанным разрешением к 5 годам.
Лечение может потребоваться только в дошкольном возрасте. Дети, у которых есть ПМР, должны быть оценены на наличие дисфункции мочевого пузыря, кишечника (BBD).
Дети с симптомами BBD, такими как запор, недержание кала, внезапное желание мочиться, дневное недержание, боль области половых органов, подвергаются большему риску повреждения почек из-за инфекции.
Легкая степень
Дети с легкой степенью ПМР направляются к детскому специалисту (педиатру), который назначит антибиотики для лечения мочевых инфекций. Они должны регулярно делать анализы мочи, чтобы исключать мочевые инфекции и ультразвуковые исследования, чтобы убедиться, что почки в норме, не повреждены.
Тяжелая
Детям с тяжелым пузырно мочеточниковым рефлюксом и наличием BBD назначают антибиотики в низких дозах для предотвращения инфекций при одновременном лечении BBD. Они должны выполнять периодические анализы мочи и ультразвуковые исследования, чтобы следить за рубцеванием, повреждением почек.
Дети которые имеют повторяющиеся инфекции, несмотря на лечение антибиотиками, даже после пятилетнего возраста направляются к детскому урологу. Врач оценит необходимость хирургического вмешательства.
Хирургическое вмешательство может быть рекомендовано для лечения тяжелой степени заболевания, предотвращения повреждения почек и рубцов. Обычно выполняются следующие виды операций:
Инъекция геля
Первоначальная процедура, которая рекомендуется, заключается в том, чтобы ввести гель в концевую часть мочеточника. Это уменьшает разрыв, предотвращая рефлюкс мочи, не препятствуя ее притоку в мочевой пузырь.
Это быстрая процедура, обычно выполняемая как дневная. Ее делают для младенцев и детей любого возраста. Ребенок обычно выписывается в тот же день.
Реимплантация мочеточника является более инвазивной процедурой. Проводится под общим наркозом, требует чуть более длительного пребывания в больнице. Процедура включает отсоединение концов мочеточников от мочевого пузыря и повторное соединение их под соответствующим углом для создания клапанного механизма.
После любой из вышеперечисленных процедур наблюдается снижение пузырно мочеточникового рефлюкса с уменьшением риска повреждения почек. Для обеспечения нормальной работы почек требуется долгосрочное наблюдение.
Вторичный ПМР лечится путем устранения закупорки его вызывающей. В зависимости от причины, применяется:
- Хирургия – простатэктомия при увеличенной простате;
- Антибиотики – для лечения повторных инфекций мочевыводящих путей;
- Прерывистая катетеризация – периодическое опорожнение мочи путем введения тонкой трубки, называемой катетером.
Осложнения
Рубцевание почек из-за повторной инфекции и воспаления после пузырно мочеточникового рефлюкса может привести к следующим осложнениям:
- Камни в почках;
- Повышенное кровяное давление;
- Протеинурия (потеря белка в моче);
- Хроническое заболевание почек.
К какому врачу следует обратиться
Следует проконсультироваться с педиатром, который оценит состояние ребенка. Педиатр лечит легкий ПМР. Дети с тяжелой степенью заболевания направляются к детскому урологу.
Можно ли проводить диализ или пересадку почки
Пациенты с тяжелой рефлюксной нефропатией, которые прогрессировали до почечной недостаточности, могут извлечь выгоду из диализа или трансплантации.
Является ли рубцевание почки обратимым
Нет. Невозможно полностью изменить рубцы почек из-за рефлюксной нефропатии. Поэтому важно диагностировать и лечить ПМР на ранней стадии, регулярно контролировать пациента.
Смотрите видео: рефлюкс мочевого пузыря у детей, что это? Советы родителям
Профилактика
Важно избегать мочевых инфекций, которые могут вызвать рубцевание мочеточника и ПМР. Поощряйте ребенка пить много жидкости и мочиться каждые 3-4 часа. Лечите инфекции быстро. Ешьте много свежих фруктов, овощей, цельнозерновых злаков, чтобы избежать запоров.
Частые вопросы
Какие симптомы сопровождают рефлюкс мочевого пузыря и рефлюксную нефропатию?
Симптомы рефлюкса мочевого пузыря могут включать частые мочеиспускания, боли во время мочеиспускания, недержание мочи, а также повышенный риск инфекций мочевыводящих путей. Рефлюксная нефропатия может проявляться болями в поясничной области, повышенным артериальным давлением, отеками, а также ухудшением функции почек.
Как проводится диагностика рефлюкса мочевого пузыря и рефлюксной нефропатии?
Для диагностики рефлюкса мочевого пузыря и рефлюксной нефропатии могут использоваться различные методы, включая ультразвуковое исследование почек и мочевыводящих путей, цистографию, компьютерную томографию и другие методы обследования.
Каковы методы лечения рефлюкса мочевого пузыря и рефлюксной нефропатии?
Лечение рефлюкса мочевого пузыря и рефлюксной нефропатии может включать консервативные методы, такие как прием антибиотиков, контроль за гигиеной мочевыводящих путей, а также хирургические методы, например, реконструктивные операции на мочевыводящих путях или почках.
Полезные советы
СОВЕТ №1
При появлении симптомов рефлюкса мочевого пузыря и рефлюксной нефропатии, обратитесь к урологу или нефрологу для проведения комплексного обследования.
СОВЕТ №2
Следите за своим режимом питья, употребляйте достаточное количество жидкости в течение дня, чтобы уменьшить концентрацию мочи и снизить риск образования камней.
СОВЕТ №3
Приемите здоровый образ жизни, включая умеренные физические нагрузки, сбалансированное питание и отказ от вредных привычек, чтобы уменьшить риск обострения заболевания.