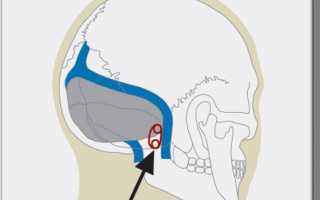
Лицевой гемиспазм, Гемифациальный спазм (HFS) является редким нервно – мышечным заболеванием. Характеризуются нерегулярными, непроизвольными сокращениями мышц (судороги) на одной стороне (геми-) лица (-facial). Мышцы лица контролируются лицевым нервом (седьмым черепным), который начинается у ствола мозга и выходит из черепа ниже уха, где разделяется на пять основных ветвей.
Эта болезнь принимает две формы: типичную и нетипичную. При типичной форме подергивание начинается на нижнем веке в мышце глазного яблока. С течением времени распространяется на все веки, затем на orbicularis oris мышцу вокруг губ, buccinator область скулы.
Обратный процесс подергивания происходит при атипичном лицевом гемиспазме. Начинается подергиванием мышц вокруг губ, области скулы нижней части лица, затем прогрессирует до глазной мышцы век. Наиболее распространенной формой является типичная, атипичная наблюдается только у 2-3% пациентов. Заболеваемость гемифациальным спазмом составляет приблизительно 0,8 на 100 000 человек.
Это расстройство встречается как у мужчин, так и женщин. Чаще поражает женщин среднего и пожилого возраста. Распространен в некоторых азиатских популяциях. Вызвано повреждением лицевого нерва, опухолью или не имеет видимой причины. Лица со спазмом на обеих сторонах лица встречаются очень редко.
Спазм одной стороны лица является двигательным расстройством мышц, иннервируемых лицевым нервом (черепной нерв VII). Расстройство не имеет опасных для жизни последствий. Как тяжелый психосоциальный стрессор, состояние требует своевременной диагностики и терапии.
Этой статьей мы стремимся повысить осведомленность и внимание к этому расстройству.
Признаки и симптомы
Первым признаком гемифациального спазма является движение мышц век, вокруг глаза. Симптомы варьируются по интенсивности. Прерывистое подергивание века может привести к принудительному закрытию глаза, которое постепенно распространяется на мышцы нижней части лица. При нетипичной форме судороги начинаются в области скулы, распространяются на веко.
Далее, все мышцы на одной стороне лица поражаются. Иногда приводит к тому, что рот тянет в сторону. Эксперты связывают гемифациальный спазм с повреждением лицевого нерва, параличом Белла, опухолями. Когда пострадавший моложе 40 лет, врачи подозревают основную причину, такую как рассеянный склероз.
Спазм лица характеризуется прогрессирующими, непроизвольными, нерегулярными, клоническими или тоническими движениями мышц, иннервируемых лицевым нервом (черепной нерв VII). Симптомы строго односторонние. В начале заболевания во многих случаях возникают непроизвольные судороги области глазных мышц, которые затем постепенно распространяются на другие части пораженной половины лица. У большинства пациентов симптомы сохраняются во время сна.
Люди с гемифациальным спазмом страдают в первую очередь от сопутствующего психосоциального стресса. Кроме того, выраженный спазм мышцы глазного яблока может ухудшить двустороннее зрение, необходимого для чтения или вождения. Симптомы часто усиливаются психологическим напряжением и во время разговора.
У многих слабый паралич лицевого нерва развивается после многих лет гемифациального спазма. В отличие от других двигательных расстройств, психопатологические нарушения, например – тревожные расстройства, встречаются не чаще, чем в нормальной популяции.
Мнение врача:
Лицевой гемиспазм, или дергание лица, может быть вызван различными причинами, такими как стресс, усталость, недостаток сна, а также некоторыми неврологическими заболеваниями. Врачи отмечают, что лицевой гемиспазм может быть следствием дисбаланса нейромедиаторов или неправильной работы нервной системы. Для лечения этого состояния могут применяться медикаментозные методы, физиотерапия, а также психотерапевтические методики для устранения стресса и напряжения. Важно обратиться к специалисту для точного диагноза и назначения эффективного лечения.
Причины
Существуют три теории, объясняющие дисфункцию лицевого нерва, обнаруживаемую при гемифациальном спазме.
- Первой является эфаптическая передача, которая представляет собой переход электрической активности от одного демиелинизированного нейрона к другому, что приводит к ложному синапсу.
- Вторая предполагает аномальную активность аксонов на концевой зоне корня лицевого нерва, вторичной по отношению к компрессионному повреждению / демиелинизации.
- Третья или «теория разжигания» включает повышенную возбудимость ядра лицевого нерва из-за обратной связи с поврежденным участком.
Принимается как сжатие лицевого нерва сосудами задней циркуляции. Компрессия седьмого черепного нерва долихоэктатической (искаженной, расширенной и удлиненной) позвоночной артерией считается основной причиной лицевого спазма. Менее 1% случаев вызваны опухолью.
Сообщалось о нескольких семьях с заболеванием, что предполагает генетическую этиологию или предрасположенность. Уточнение роли генетической восприимчивости поможет лучше понять патогенез этого заболевания.
Диагностика
Существует несколько тестов для диагностики гемифациального спазма. Диагностика начинается с полного неврологического обследования, включая электромиографию (EMG – измеряет и регистрирует электрическую активность, генерируемую мышцами в состоянии покоя), магнитно-резонансную томографию, компьютерную томографию, ангиографию.
Наиболее эффективным методом скрининга гемифациального спазма является МРТ.
В большинстве случаев компрессия вызвана нижней задней (PICA) или нижней передней мозжечковыми артериями (AICA). Сжатие редко вызывается позвоночной артерией (ВА) или их комбинацией. В очень редких случаях компрессия бывает вызвана веной.
Дифференциальные диагнозы
Проблема при диагностике – дифференциация от других двигательных расстройств в черепно-шейной области. Основные дифференциальные диагнозы включают:
- тонический блефароспазм;
- Оромандибулярная дистония;
- Тик лицевого нерва;
- Спазм гемимистории;
- Очаговые припадки;
- Синкинезии после паралича лицевого нерва.
В отличие от строго односторонних симптомов лицевого гемиспазма, блефароспазм имеет двусторонние, непроизвольные, преимущественно синхронные, симметричные сокращения век. Оромандибулярная дистония сопровождается непроизвольными, повторяющимися, устойчивыми сокращениями, которые затрагивают главным образом нижнюю часть лица, рот, нижнюю и верхнюю челюсть, язык, глотку.
Лицевой нерв обладает более сложными, скоординированными, многофокусными движениями и переключается между правой и левой стороной лица. В отличие от гемифациального спазма, тики могут быть подавлены. Простые очаговые припадки также можно спутать с гемифациальным спазмом, если они влияют на лицо.
Спазм гемиастикации описывает болезненные сокращения мышц жевания. Синкинезия после паралича лицевого нерва также приводит к активации нескольких мышц. Происходит только в контексте добровольного движения.
Опыт других людей
Люди, страдающие от лицевого гемиспазма, делятся своим опытом и ищут поддержку у других. Они описывают, как это состояние влияет на их повседневную жизнь, вызывая дискомфорт и ограничивая общение. Многие выражают облегчение, когда находят информацию о причинах и методах лечения лицевого гемиспазма. Они делятся своими успехами в преодолении этого состояния и советами о том, как найти подходящего специалиста для помощи.
Профилактика
Не существует известного способа предотвращения гемифациального спазма.
Лечение
Нелеченые симптомы сохранятся на всю жизнь, и со временем судороги прогрессируют. Показания к лечению существуют, когда человек чувствует ухудшение качества жизни из-за заболевания или, присутствуют функциональные нарушения, например, поля зрения.
Терапевтические методы варьируются от простого применения тепла до медикаментозного лечения, инъекций ботулина до микрососудистой декомпрессионной хирургии.
Легкие случаи Лицевого гемиспазма лечат с помощью седации или карбамазепина (противосудорожного препарата). Микрохирургическая декомпрессия, инъекции ботулинического токсина являются основными методами.
Медикаментозное
Лекарственные средства, используемые для лечения лицевого спазма, включают карбамазепин, клоназепам, баклофен, а также новые противосудорожные препараты, такие как габапентин. По сообщениям, успех был плохим, спорадическим и не устойчивым. По этой причине медикаментозная терапия оценивается как неудовлетворительная, используется только для очень легких форм заболевания.
Следует также отметить, что некоторые пациенты особенно страдают от побочных эффектов, таких как усталость, истощение и плохая работоспособность.
Микрососудистая декомпрессия
Микрососудистая декомпрессия является наиболее популярным хирургическим лечением. Снимает давление на лицевой нерв, что является причиной большинства случаев лицевого спазма. От превосходных до хороших результатов сообщается в 80% и более случаев с частотой рецидивов 10%. Серьезные осложнения могут последовать за микрохирургическими декомпрессивными операциями, даже если они выполняются опытными хирургами.
К ним относятся мозжечковая гематома или отек, инфаркт ствола головного мозга (заблокирован кровеносный сосуд ствола), инфаркт головного мозга (ишемический инсульт, вызванный нарушением кровеносных сосудов, подающих кровь в мозг), субдуральная гематомаи внутримозговый инфаркт (блокирование кровотока). Смерть или постоянная инвалидность (потеря слуха) возникают у 2%.
Микрососудистая декомпрессия лицевого нерва является единственным терапевтическим вариантом лечения причины. Хирургическое вмешательство направлено на удаление сосудистой компрессии в зоне выхода корня нерва из ствола мозга, который является причиной заболевания. Операция проводится под общим наркозом. Процедура проводится под постоянным интраоперационным нейромониторингом с ЭМГ лицевого нерва и слуховыми вызванными потенциалами.
Фактическая декомпрессия обычно выполняется путем помещения тефлоновой губки между сосудом и стволом мозга. В сложных случаях – с крупнокалиберными и артериосклеротическими сосудами – может потребоваться сшить компрессионный сосуд с твердой мозговой оболочкой при помощьи тефлоновой стропы, чтобы полностью снять компрессию.
Средний показатель успеха операции 80- 88% в течение первого послеоперационного года.
Основным риском является временное или постоянное нарушение слуха, даже до степени односторонней глухоты (1,5- 8%). Риск постоянного лицевого паралича составляет 0,7-0,9%. Задержка лицевого паралича встречается чаще (3-8% случаев) Функция сначала полностью восстанавливается после процедуры. Однако через 12 дней на оперированной стороне может развиться острый полноценный паралич лицевых мышц. Одной из возможных причин является возможная реактивация опоясывающего лишая. Симптомы со временем полностью исчезают почти у всех пациентов.
Ботулинический токсин
Ботулинический токсин безопасен и эффективен при лечении Лицевого гемиспазма. Показатели успешности – 76-100%. Повторные инъекции могут потребоваться каждые 3-6 месяцев. Инъекции проводятся в амбулаторных или домашних условиях. Побочные эффекты возникают, но никогда не бывают постоянными.
Повторные процедуры на протяжении многих лет остаются высокоэффективными. Очень легкие случаи или для тех, кто не хочет делать операцию ботулинический предлагается для лечения, иногда в качестве временной меры. У молодых и здоровых людей микрохирургическая декомпрессия и инъекции ботулина должны рассматриваться как альтернативные процедуры.
Для пожилых людей и людей с ограниченными возможностями, инъекция ботулинического токсина является лечением первого выбора. Процедуры визуализации проводятся во всех необычных случаях гемифациального спазма и во время операции. У пациентов снижается потоотделение после инъекций ботулинического токсина.
Ботулинический токсин (BTX) – нейротоксин, который парализует мышцы, необратимо блокируя передачу холинергического сигнала в пресинаптических нервных окончаниях. С начала 1980-х годов используется для местной инъекционной терапии при гемифациальном спазме.
BTX-лечение стало стандартным симптоматическим лечением этого заболевания. Приводит к заметному или умеренному ослаблению симптомов у 85-95% пациентов Общие побочные эффекты включают временный паралич лицевого нерва (23%), возникновение двойного зрения (17%), птоз (15%). Тошнота, аллергические реакции, антитела к BTX наблюдаются реже.
Основным недостатком является ограниченная эффективность. Лечение симптоматическое. Пациенты, получавшие лечение в течение многих лет, сообщали о снижении эффективности токсина через несколько лет.
Инъекция ботулина является минимально инвазивным вариантом для облегчения симптомов, имеет мало побочных эффектов, может применяться амбулаторно.
Для определенных групп является единственным эффективным вариантом симптоматического лечения. Например, когда об операции не может быть и речи – для людей, подвергающихся высокому риску анестезии, или где симптомы не вызваны сдавлением сосудов.
Заключение
Местные инъекции ботулина – хорошо переносимый симптоматический вариант лечения с низким риском.
Однако свобода от симптомов в долгосрочной перспективе может быть достигнута только с помощью микрососудистой декомпрессионной хирургии, вмешательства с относительно низким риском и высокой вероятностью успеха. Вариант хирургического лечения должен быть объяснен всем пациентам с однозначными клиническими симптомами, так как представляет собой единственную причинную форму лечения.
Ключевые факты
- Спазм части лица – нарушение движения, затрагивающее мышцы, иннервируемые лицевым нервом. Результатом являются непроизвольные тонические или клонические сокращения мышц, которые всегда являются односторонними.
- Причиной в большинстве случаев является сдавливание лицевого нерва в зоне корневого выхода из ствола мозга сосудом с аберрантным или эктатическим кровеносным сосудом.
- Диагноз ставится по клиническим признакам. Важное значение при определении лечения имеет дифференциально-диагностическая дифференциация от других нарушений черепно-лицевого движения. Магнитно-резонансная томография с использованием последовательности СНПЧ полезна для диагностики возможной компрессии сосудов или другой внутричерепной причины.
- Наиболее важным симптоматическим лечением является местное введение ботулинического токсина. 85% пациентов это приводит к заметному облегчению симптомов. Недостаток – необходимо повторное введение с интервалами в несколько месяцев.
- Микрососудистая декомпрессионная хирургия является единственным вариантом причинно-следственной терапии с частотой успеха около 85% с точки зрения постоянной свободы от симптомов.
Источники
- Kong, Doo-Sik; Kwan Park (2007). “Hemifacial Spasm: A Neurological Perspective”. Journal of Korean Neurological Society. doi:10.3340/jkns.2007.42.5.355. PMID 19096569.
- Jannetta, PJ (1998). “Typical or atypical hemifacial spasm”. Journal of Neurosurgery. doi:10.3171/jns.1998.89.2.0346. PMID 9688136.
- Ryu, H.; Yamamoto S.; Miyamoto T. (1998). “Atypical hemifacial spasm”. Acta Neurochir. doi:10.1007/s007010050233.
- Fukushima, T (1995). “Microvascular decompression for hemifacial spasm: Result in 2890 cases”. Neurovascular surgary. New York: McGraw Hill: 1133–45.
- “Hemifacial Spasm Information Page”. National Institute for Neurological Disorders and Stroke. 2018. Retrieved January 3, 2019.
- Кристиан Розенстенгель, д-р мед., Marc Matthes, M. Sc., Йорг Балдауф, д-р мед., Steffen Fleck, д-р мед., 1 и Генри Шредер, проф., Д-р мед.
Частые вопросы
Почему возникает лицевой гемиспазм?
Лицевой гемиспазм может возникать из-за различных причин, включая стресс, усталость, недостаток сна, нервные расстройства, а также некоторые заболевания, такие как ботулизм или болезнь Паркинсона.
Какие методы лечения лицевого гемиспазма существуют?
Лечение лицевого гемиспазма может включать в себя применение медикаментов, ботулинотерапию, физиотерапию, психотерапию, а также хирургическое вмешательство в некоторых случаях.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-неврологу для получения профессиональной консультации и назначения лечения. Только специалист сможет определить причину лицевого гемиспазма и подобрать эффективное лечение.
СОВЕТ №2
Избегайте стрессовых ситуаций, усталости и переутомления, так как эти факторы могут усугубить симптомы лицевого гемиспазма. Регулярный отдых и здоровый образ жизни могут помочь снизить частоту приступов.
СОВЕТ №3
Используйте методы релаксации, такие как йога, медитация или дыхательные упражнения, чтобы снизить напряжение и стресс, что может помочь уменьшить дергание лица.